С 2021 года онкогематология благодаря лоббистским усилиям представителей профессионального сообщества, пациентских и благотворительных организаций наконец-то попала в периметр федерального проекта «Борьба с онкологическими заболеваниями». Долгожданному погружению предшествовала непростая работа по корректировке медико-экономических регламентов – было увеличено количество профильных КСГ, определены повышенные коэффициенты оплаты лекарственной терапии за счет средств ОМС, в разделе ВМП-II появились тарифы на применение инновационных лечебных методик. Vademecum оценил содержание и потенциал преобразований.
Еще весной 2020 года начальник Управления модернизации системы ОМС Федерального фонда ОМС Ольга Царева, оценивая объем затрат на оказание помощи онкогематологическим пациентам, говорила о 30–35 млрд рублей в год. Как именно эта сумма будет вписана в бюджет федерального онкопроекта (135 млрд рублей в 2021 году) и профильные расходы программы госгарантий (более 300 млрд рублей), пока остается загадкой. Конкретика, в лучшем случае, появится постфактум.
Сложности расчета связаны с массой обстоятельств, главное из которых – отсутствие единого регистра онкогематологических больных. На злокачественные новообразования лимфоидной, кроветворной и родственных им тканей, исходя из международных регистров, приходится 10–15% от общего числа онкопациентов. «Популяционного регистра больных заболеваниями системы крови в России нет, и это огромная проблема, – объясняет заместитель гендиректора по организационной и методической работе и взаимодействию с регионами НМИЦ гематологии Татьяна Гармаева. – Кодирование заболеваний по МКБ устарело, учет гематологических и онкогематологических больных должен вестись по иному принципу, подразумевающему, что в основе онкогематологического диагноза лежит молекулярно-генетический анализ». Эксперты НМИЦ разработали отвечающую этому принципу классификацию, экспериментально применяемую в Ярославской области и Бурятии, но официального статуса пока не получившую.
КЛИНИКО-СТАТИСТИЧЕСКИЕ ПОГРЕШНОСТИ
Лекарственная терапия онкогематологических пациентов, скорее всего, в связи с ее высокой стоимостью традиционно финансировалась из нескольких источников. Амбулаторно пациенты с инвалидностью получают препараты по федеральной льготе, без инвалидности – за счет региональных бюджетов. Кроме того, часть лекарств для профильной аудитории закупается по федеральной госпрограмме высокозатратных нозологий («14 ВЗН»).
Оплата стационарной, в том числе лекарственной, онкогематологической помощи финансируется за счет средств ОМС, именно на этот сегмент в 2021 году и пришлись основные изменения.
Но и этот сдвиг случился не одномоментно. Впервые КСГ по онкогематологии были обособлены от солидных опухолей в 2016 году. Еще через год началась разработка нового подхода к формированию онкологических КСГ, а в 2018-м, в преддверии старта нацпроекта «Здравоохранение», группы по солидным опухолям были вновь актуализированы. С этого момента затраты на терапию ЗНО стали рассчитывать исходя из применяемых схем лечения – вне зависимости от локализации опухоли, тогда как прежде особый (повышенный) коэффициент затратоемкости применялся, например, для рака молочной железы и толстой кишки. При этом лечение детей с солидными опухолями и вся (взрослая и детская) онкогематология дифференцировались и снабжались коэффициентами по прежней методике. Понятно, что действующие в онкогематологии тарифы и близко не покрывали стоимость инновационной терапии, делая ее недоступной.
Обнаружившаяся тогда разница между максимальным коэффициентом для оплаты терапии по солидным опухолям и по онкогематологическим заболеваниям, скорее всего, и подвигла регуляторов на срочную корректировку финансовой модели. Однако с наскоку применить в онкогематологии тот же подход, что использовался в отношении солидных опухолей, оказалось невозможно. «Клинические рекомендации были сделаны позже, стандартизированные модули делать сложнее, и сами по себе схемы лекарственной терапии в онкогематологии не так просто формализовать, – рассказывала в ноябре 2020 года на XXIV Российском онкологическом конгрессе советник руководителя ЦЭККМП Мария Авксентьева. – Это и в общей онкологии было сделать сложно, но в онкогематологии оказалось еще сложнее».
Так или иначе, онкогематология, официально погруженная в федеральный онкопроект еще в 2020 году, получила актуальные схемы лекарственной терапии для взрослых пациентов только к 2021 году. Но все же получила: количество профильных КСГ для дневного стационара выросло с 3 до 16 групп, для круглосуточного – с 3 до 13. Если прежде в расчетах существовала отдельная группа для острого лейкоза и отдельная – для остальных онкогематологических заболеваний, а также специальный коэффициент для терапии с применением моноклональных антител и ингибиторов протеинкиназы, то теперь для оценки затрат был выбран другой критерий. Да и сама модель оплаты была изменена. Ключевая новация – появление перечня 22 дорогостоящих онкогематологических лекарств. Для оплаты терапии препаратами из этого перечня были введены восемь уровней (и, соответственно, коэффициентов затратоемкости) для дневного стационара и шесть – для круглосуточного. Остальные КСГ предполагают оплату любых противоопухолевых (по классификации АТХ) средств, также с применением различных коэффициентов.
Перечень выделенных в КСГ 22 препаратов – не окончательный, список будет расширяться параллельно с изменениями в клинических рекомендациях, уточнила Гармаева: «Но важно уже само появление этого списка – проведена расгруппировка КСГ. Это увеличит доступность лекарственных препаратов для профильных больных, позволит выбирать более адекватные методы лечения пациентов в круглосуточном стационаре».
ПЕРЕСЕЧЕНИЕ ПЕРЕЧНЕЙ
«Финансированию за счет средств ОМС подлежат как раз самые дорогие препараты, новые, которые не попали в программу высокозатратных нозологий», – объясняла суть грядущей реформы Мария Авксентьева накануне утверждения перечня из 22 препаратов.
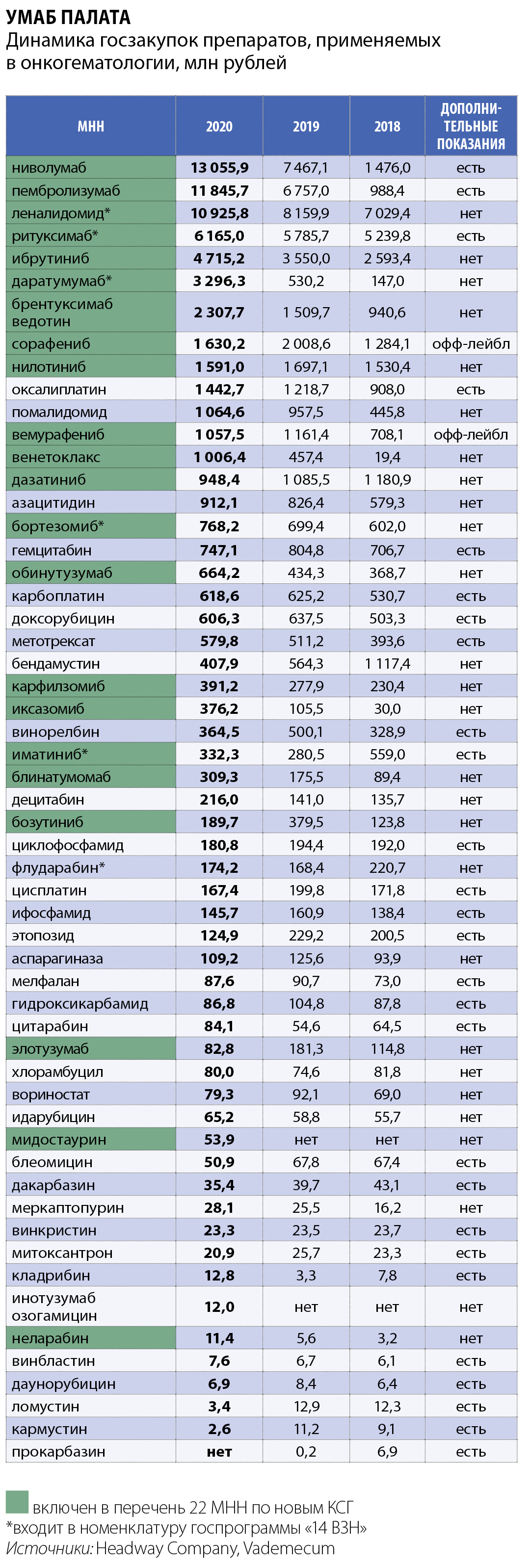
Список лекарств для вновь составленных онкогематологических КСГ, действительно, состоит из дорогостоящих препаратов, не применяющихся в рутинной химиотерапии. Однако пересечение с номенклатурой «14 ВЗН» все же прослеживается: пять из шести централизованно закупаемых по госпрограмме онкогематологических препаратов в утвержденный перечень 22 МНН попали – леналидомид, ритуксимаб, бортезомиб, иматиниб, даратумумаб. В профильном списке отсутствует лишь флударабин, закупаемый и по госпрограмме, и регионами на сравнительно небольшие суммы.
Проблема недофинансированности «14 ВЗН» обсуждается давно. Несмотря на включение в госпрограмму с 2019 года новых орфанных заболеваний, ее бюджет существенно не увеличился. Пациентские организации неоднократно апеллировали по этому поводу к Минздраву, тот переадресовывал запрос Минфину, который всякий раз в выделении дополнительных денег отказывал.
Еще одна характерная особенность «14 ВЗН», связанная с дефицитом финансирования и рельефно проявляющаяся именно в отношении онокогематологических заболеваний, заключается в том, что номенклатура программы почти не обновляется. Присутствующие в перечне с момента запуска проекта ВЗН в далеком 2008 году флударабин, бортезомиб, ритуксимаб, иматиниб, несмотря на появление на рынке множества инновационных лекарств, по-прежнему незаменимые участники программы. За минувшие 12 лет онкогематологический портфель «14 ВЗН» пополнился только леналидомидом (с 2016 года) и даратумумабом (с 2020 года), с 2022 года в централизованную закупку может попасть помалидомид – комиссия Минздрава включение в перечень препарата от Celgene уже одобрила.
Ежегодные попытки производителей расширить перечень ВЗН наталкиваются на барьер фармакоэкономического критерия, согласно которому новые препараты не должны увеличивать бюджет госпрограммы. Так, за бортом «14 ВЗН» из года в год оказываются широко применяемые в онкогематологии ибрутиниб (Имбрувика от Johnson&Johnson), нилотиниб (Тасигна от Novartis), дазатиниб (Спрайсел от BMS), иксазомиб (Нинларо от Takeda).
Эти давно известные лекарства, к слову, выпускаются в форме таблеток или капсул, то есть не требуют стационарных условий применения, равно как еще шесть препаратов из перечня 22 МНН (бозутиниб, иматиниб, венетоклакс, сорафениб, вемурафениб, мидостаурин). Итого 10 препаратов, терапию которыми можно было бы обеспечивать амбулаторно.
Однако такое лечение очень часто проводят по оплате через дневной стационар, сокрушается президент Всероссийского общества онкогематологии «Содействие» Лилия Матвеева, что по факту обходится дороже за счет сопутствующих услуг – сопровождение пациента, труд персонала. Кроме того, бывает очень непросто добиться получения лекарств, оплачиваемых из средств регионального бюджета, добавляет директор Фонда борьбы с лейкемией Анастасия Кафланова: региональные минздравы ссылаются на отсутствие денег или обещают закупить препарат через проведение торгов, что порой растягивается на несколько месяцев, которых у пациента нет. Эта проблема, естественно, известна в НМИЦ гематологии, где, по словам Гармаевой, сегодня прорабатывается ряд предложений по перераспределению средств, позволяющему «не задействовать койку» и обеспечивать пациентов терапией амбулаторно.
БРЕМЯ ПЕРВЫХ
Совершенно другая история – сложная иммуно- и таргетная терапия, требующая пребывания пациента в стационаре. С 2021 года в раздел программы госгарантий, посвященный ВМП-II (не включенной в ОМС), погружены два новых вида лечения онкогематологических заболеваний – иммунотерапия острых лимфобластных лейкозов (ОЛЛ) биспецифическими и конъюгированными моноклональными антителами и эпигенетическая и таргетная терапия острых миелоидных лейкозов ингибиторами ключевых точек сигнальных каскадов. Тариф по первому методу составляет 4,38 млн рублей, что превышает стоимость прежнего лидера всего сегмента ВМП-II – аллогенной трансплантации костного мозга, оцениваемой в 3,39 млн рублей. Средний норматив по нехимиотерапевтическому биологическому лечению острых миелоидных лейкозов (ОМЛ) в актуальной программе госгарантий установлен на уровне 1,32 млн рублей.
Правда, пока эти методы лечения могут применять федеральные центры и НМИЦ гематологии, разработавший и предложивший их, говорит Гармаева: «Эти виды медпомощи были созданы на основе клинических апробаций – особой технологии, по которой мы работаем уже более пяти лет, когда можно с помощью уже известных в международной практике методов диагностики, терапии, профилактики, реабилитации проводить исследования эффективных лекарственных препаратов в российских научных центрах. Результатом клинической апробации должно стать тиражирование этих методов лечения в регионах». Впрочем, до широкого внедрения передовых методик пока далеко. Медучреждение, претендующее на оказание таких видов помощи, должно соответствовать ряду критериев, которым сегодня условно соответствуют лишь несколько клинических центров. «Мы сейчас уже получили государственное задание на оказание ВМП, а в дальнейшем, надеемся, будут активированы и новые квоты для пациентов», – говорит Татьяна Гармаева.
Пока в России зарегистрированы два препарата, применяемые в упомянутом виде иммунотерапии: биспецифическое антитело против CD19/CD3 – блинатумомаб (Блинцито от Amgen) и моноклональное антитело против CD-22, конъюгированное с калихеамицином, – инотузумаб озогамицин (Биспонса от Pfizer). Оба средства используются в лечении рецидивирующих или рефрактерных В-клеточных ОЛЛ и призваны добиться ремиссии пациентов для дальнейшего проведения трансплантации гемопоэтических стволовых клеток.
Что касается эпигенетической и таргетной терапии ОМЛ, то речь идет о применении ингибитора FLT3 мидостаурина (Митикайд от Novartis) и ингибитора BLC-2 венетоклакса (Венклекста от AbbVie).
В то же время три из четырех препаратов, тарифицируемых по ВМП-II, включены и в перечень 22 МНН – блинатумомаб, мидостаурин и венетоклакс. Однако погружение в программу ВМП-II, по словам Гармаевой, подразумевает не только использование этих лекарств, но еще и сопроводительную, заместительную терапию, лечение осложнений, коморбидных состояний.
Следующий этап реформы онкогематологической службы предполагает утверждение стандартов оказания профильной помощи и возможную корректировку КСГ. В конце 2020 года Минздрав опубликовал проекты приказов, содержащих новые стандарты, но благотворительные фонды и пациентские организации обнаружили несоответствие этих регламентов клиническим рекомендациям, перечислив ошибки регулятора в открытом письме министру здравоохранения Михаилу Мурашко.
Как отмечали авторы обращения, из стандартов по непонятным причинам были исключены препараты, назначаемые офф-лейбл, присутствующие в клинрекомендациях в качестве средств второй и третьей линий терапии или предназначенные для лечения «уязвимых групп» пациентов – детей, беременных, пожилых людей, поскольку проведение клинических исследований на этих группах затруднено.
Конечно, отсутствие препарата в стандартах оказания помощи не означает, что пациент категорически не может его получить, но такое назначение придется проводить через врачебную комиссию или консилиум федерального центра, а это больше бумажной волокиты, объясняет коллизию замдиректора по учебной работе НИИ детской онкологии, гематологии и трансплантологии им. Р.М. Горбачевой Сергей Бондаренко.
На фоне общественного резонанса темой заинтересовалась вице-спикер Госдумы Ирина Яровая, под руководством которой вскоре появился законопроект, регламентирующий назначение детям препаратов офф-лейбл. Как в связи с этим будет выглядеть итоговая версия стандартов, пока непонятно, но это не последняя из нерешенных проблем онкогематологической службы. Дети с ЗНО всех видов и локаций, включая гематологических пациентов, все еще остаются за периметром федеральной онкопрограммы.






