В 2018 году от операторов и пациентов гемодиализных центров с нарастающей регулярностью начали поступать сигналы о нехватке средств на проведение процедур заместительной почечной терапии (ЗПТ): в Томске и Перми жаловались на резкое и необоснованное снижение тарифов, в Новосибирске и Удмуртии – на сокращение финансирования лекарственного обеспечения пациентов. Vademecum решил провести свою ревизию в сегменте, исторически контролируемом мейджорами мировой диализной индустрии и еще несколько лет назад не знавшем подобных проблем.
У здания Минздрава Дагестана в Махачкале 12 ноября 2018 года вышли в пикет порядка 30 пациентов, недовольных тем, что ведомство собиралось перенаправить их на ЗПТ из частного диализного центра «Эверест» в профильное отделение госклиники. Люди жаловались на устаревшее казенное оборудование, грозящее побочными эффектами, и на отсутствие в больнице такой опции, как транспортировка к месту проведения процедур. Эта ситуация наглядно иллюстрирует тренд последних лет: пациенты стараются попасть на ЗПТ к частным провайдерам, способным предложить более качественный диализ и сервис, чем отделения диализа в государственных больницах. Данные Минздрава РФ свидетельствуют: госсектор обеспечивает проведение 1,7 млн сеансов ЗПТ в год. Исходя из экспертной оценки совокупного объема получаемых российскими пациентами диализных услуг в 8,7 млн процедур, можно предположить, что более 80% сегмента занято частниками.
ГЕРМАНСКОЕ ИНОЗЕМНОЕ
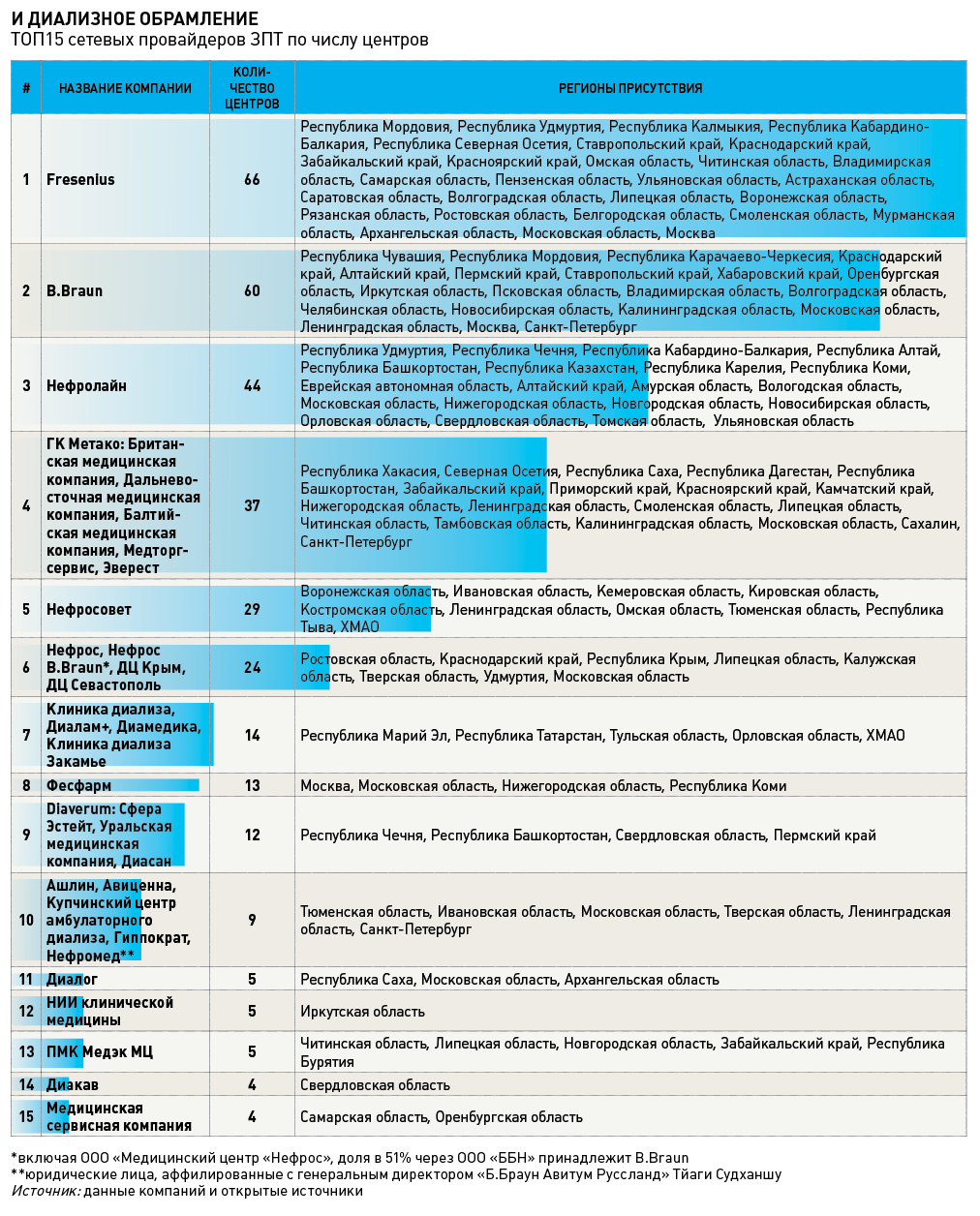
Проведенный Vademecum в начале 2019 года мониторинг позволил обнаружить 340 частных центров гемодиализа, из которых 330 принадлежат различным сетям. Крупнейшим игроком рынка был и остается немецкий Fresenius Medical Care (FMC), оперирующий в России 66 точками. FMC, как рассказали Vademecum в самой компании, удерживает лидерство и по числу обслуживаемых пациентов – около 8 тысяч больных проходят более 1,2 млн процедур в год. Условную вторую позицию занимает другой немецкий концерн – B.Braun, открывший в ноябре 2018 года в России свой 60-й центр и оказывающий услуги более чем 6 тысячам больных. Но если учесть обороты краснодарской сети «Нефрос», в которой 51% принадлежит B.Braun, а заодно мощности компаний, аффилированных с генеральным директором «Б.Браун Авитум Руссланд» Тйаги Судханшу («Ашлин», «Авиценна», Купчинский центр амбулаторного диализа, «Гиппократ», «Нефромед»), то лидером российского рынка, как минимум по количеству диализных центров, придется все же назвать B.Braun.
В тылу у пары немцев движется сеть «Нефролайн» (44 центра), принадлежащая группе «МедМа» Юлая Магадеева. Далее следует имеющий британское происхождение конгломерат «Метако», к которому можно отнести Британскую медицинскую компанию, Дальневосточную медицинскую компанию, Балтийскую медицинскую компанию, АО «Медторгсервис» и ООО «Эверест». Официально ГК «Метако» управляет в России 19 центрами. Однако через базу СПАРК-Интерфакс легко обнаружить связь между «Метако» и вышеназванными пятью операторами: АО «Медторгсервис» до выкупа гражданами РФ принадлежало британскому холдингу, у Балтийской медицинской компании указан e-mail с расширением metaco.co.uk, а доменное имя ООО «Эверест» принадлежит юрлицу Балтийской медицинской компании. Таким образом, можно предполагать, что «Метако» контролирует сеть из 37 центров. К слову, в России деятельность Metaco LLP координировал Вадим Ващенко, который в 2016 году зарегистрировал в Липецкой области ЗАО «Метако», ориентированное на строительство в ОЭЗ «Тербуны» завода по производству концентратов для гемодиализа с объемом инвестиций 500 млн рублей. Но британский инвестор не нашел общего языка с региональными властями и был вынужден свернуть проект.
«Если регион хочет переходить от ДЛО к КСГ и обеспечивать больных необходимыми препаратами за счет другого канала финансирования, то в систему должны передаваться деньги по соответствующей статье бюджета»
Крепкие середняки диализного рынка – Нефрологический экспертный совет (29 центров), оснащенный оборудованием итальянской компании Gambro. В сети «Нефрос» краснодарских врачей Анатолия и Михаила Ямпольских – 24 центра (считая точки, находящиеся в совместном владении с B.Braun), в основном расположенные на Юге России, а также в Липецкой, Тверской областях и Удмуртии.
Следом идет группа, к которой можно отнести ООО «Клиника диализа», «Диалам+», Клиники диализа Закамья и «Диамедика». Клиника диализа в Татарстане была основана Земфирой Губайдуллиной в 2008 году как Клиника современной медицины HD. Сейчас Клиники диализа Закамья и Клиника диализа принадлежат одному ООО «НЛТ», а с двумя другими игроками их роднит бывший или нынешний совладелец – Ольга Насибуллина. Кроме того, дизайн сайтов у всех четырех компаний идентичный. Так, Vademecum сумел насчитать в этой сети 14 центров, работающих в Татарстане, Москве, Тульской и Орловской областях, ХМАО и Мэрий Эл.
В мае 2013 года на российский рынок вышла шведская группа Diaverum, действующая в партнерстве с уральским холдингом «Юнона». Сейчас в пакете компании 12 точек, расположенных на Урале, в Поволжье и Чечне, при этом расходные материалы для центров поставляет в том числе «Юнона», точнее принадлежащий холдингу завод «Дизэт».
ТАРИФ НА ЧАС
С 2013 года, когда ЗПТ была включена в систему обязательного медицинского страхования (ОМС) и по всей стране стали открываться частные диализные центры, число обслуживаемых ими пациентов выросло в семь раз. В 2015 году, по данным регистра ЗПТ Российского диализного общества, в стране провели 4,13 млн сеансов гемодиализа.
По самым актуальным данным, имеющимся в распоряжении Минздрава РФ, хронической почечной недостаточностью (ХПН) в России страдают более 100 тысяч человек (681,2 на 1 млн населения). Из них в ЗПТ, как правило, нуждаются пациенты только с терминальной, пятой, стадией ХПН: всего терапию по состоянию на конец 2017 года получали 56 149 человек.
Основным, если не единственным источником финансирования диализных центров стал фонд ОМС: в оказании платных диализных услуг признался только один крупный провайдер – B.Braun. При этом расценки, по которым оплачивается ЗПТ, определяются каждым регионом самостоятельно – тарифной комиссией ТФОМС. Размеры тарифа от региона к региону могут существенно различаться: например, на 2019 год в ЯНАО утверждены ставки в 7,3–8,6 тысячи рублей, а в Тверской области – всего в 5,1–5,5 тысячи за процедуру.
В марте 2018 года ФФОМС разослал по территориям письмо «О внесении изменений в Методические рекомендации по способам оплаты медицинской помощи за счет средств обязательного медицинского страхования», согласно которому при расчете стоимости тарифа регионы могут применять коэффициенты относительной затратоемкости, зависящие от местных финансовых показателей. В результате субъекты получили право варьировать расценки на свой вкус и кошелек, что в ряде регионов привело к резкому снижению тарифов. В Самарской области в 2019 году ТФОМС урезал тарифы сразу на 15%: на гемодиафильтрацию – с 6,44 тысячи до 5,5 тысячи, на интермиттирующий гемодиализ – с 5,9–6,3 тысячи до 5,1–5,3 тысячи рублей. Для работающих в регионе операторов коррекция стала серьезным ударом. «Мы еще сами от этого шока не оправились, будем писать письма. Такого на нашей памяти еще не было», – констатируют участники рынка, намеренные настаивать на пересмотре решения тарифной комиссии ТФОМС.
Трудности у операторов возникают и в случае перехода региона на модель оплаты по клинико-статистическим группам (КСГ). Парадоксальная, если не сказать жестче, ситуация сложилась в Пермском крае и Тюменской области: в связи с переходом на КСГ тариф на диализ в условиях дневного стационара был снижен, а средства на дорогостоящее лекарственное сопровождение диализа в систему ОМС фактически не попали. КСГ была профинансирована из диализного тарифа, который «похудел» еще больше. «Подобное ноу-хау вообще-то не очень соответствует закону: если регион хочет переходить от ДЛО к КСГ и обеспечивать больных необходимыми препаратами за счет другого канала финансирования, то в систему должны передаваться деньги по соответствующей статье бюджета», – считает председатель наблюдательного совета Ассоциации медицинских организаций по нефрологии и диализу Валерий Шило.
Усугубляет положение операторов, а значит, и пациентов, лукавая методика расчета численности нуждающихся в ЗПТ больных: по данным Минздрава, терапию методом диализа ежегодно начинают 6 тысяч новых пациентов с ХПН (40,9 на 1 млн населения), но в бюджет фонда ОМС на следующий год попадают цифры, не учитывающие ежегодный прирост аудитории. «Мы недополучим за проведенные процедуры порядка 11,5 млн рублей, – рассказывает главврач диализного центра «Нефрос» Михаил Ямпольский. – В других регионах ситуация ненамного лучше, просто у нас пациентов больше – в Краснодарском крае это 700 диализных пациентов на 1 млн населения. Мы как отставали в выявлении хронической болезни почек 5 лет назад, так и продолжаем отставать на порядок. Как не хватало финансирования нефрологических больных, так и не хватает».
Конечно, власти региона могут адресно помочь гемодиализным центрам – например, выдать дополнительный муниципальный заказ, но это не решает финансовых проблем. «Мы обращаемся с письмами, нам добавляют деньги, – говорит Ямпольский. – Если бы нас не поддерживали, в частности министр здравоохранения края [Евгений Филиппов. – Vademecum], у нас была бы дыра не в 11,5 млн, а в 300 млн рублей».
ЭЙ, НА МАРЖЕ
И все же несмотря на тарифную «диету» последних лет, общее количество диализных центров в стране, пусть заметно медленнее, чем прежде, но растет. Стоимость организации точки варьируется, в зависимости от мощности, от 150 до 250 млн рублей, но открывались центры и за 300 млн рублей – это серьезные инвестиции с очень долгой отдачей, отмечают опрошенные Vademecum эксперты. Диализный кабинет с одним-двумя аппаратами в уже существующей больнице можно оборудовать и за 10 млн рублей. При этом о высокой рентабельности говорить не приходится, поскольку услуги оказываются по тарифу ОМС, а он не предполагает извлечения прибыли, а только оплату лечения пациентов. Солидную маржу имеют провайдеры, которые одновременно являются поставщиками расходных материалов или оборудования, а если компания выступает лишь оператором центра, маржинальность колеблется в районе 15%. «Суперпривлекательность бизнеса – в прошлом, сейчас новых игроков становится все меньше», – замечает один из собеседников Vademecum.
В условиях роста пациентской аудитории, но сокращающегося «подушевого» финансирования частники конкурируют друг с другом за счет сервисных предложений. Зачастую это бесплатная транспортировка пациентов из отдаленных пригородов до гемодиализных центров и обратно или дополнительное питание. Британская медицинская компания предлагает услугу диализного туризма – когда пациент, находящийся в деловой поездке или путешествии, может воспользоваться ближайшим региональным центром диализа. Как правило, эти затраты компенсируются из бэк-маржи – бонусов от поставщика оборудования и расходных материалов.
Крепкие связи с мейджорами на диализном рынке – традиционная практика, часто завершающаяся приобретением локального бизнеса крупным игроком. Так, например, в 2012 году FMC выкупил центр «Фесфарм» в Омске. Аналогичная история – упоминавшийся выше краснодарский «Нефрос», для которого B.Braun сначала был просто поставщиком, а затем стал партнером с 51-процентной долей (сумму сделки эксперты оценивали в 94 млн рублей).
Практикуется и создание центров под конкретного поставщика, в том числе и по схеме ГЧП. «Некоторые компании именно для этого и работают – они строят или арендуют помещения, открывают центр, пользуясь связями в руководстве региона, и уже заранее знают, для кого это делают», – рассказывает один из собеседников.
Бывают и неожиданные инвесторы – например, в августе 2018 года близкая к ГК «Ташир» Самвела Карапетяна структура приобрела 94% компании, управляющей географически разрозненной сетью гемодиализных центров «Диалог».
По мнению Валерия Шило, консолидация – не самое дурное явление на диализном рынке: крупные сети уделяют больше внимания качеству, безопасности, да и набор инструментов у них заметно богаче, чем у локальных игроков с одним-двумя филиалами.
У АППАРАТА
Игру в монополию на отечественном рынке поддерживают глобальные производители оборудования и расходников – почти вся диализная номенклатура имеет иностранное происхождение. Как следует из государственного реестра Росздравнадзора, в РФ зарегистрированы диализные системы немецких FMC, B.Braun, итальянской Gambro, японских Nipro и Nikkiso. Кстати, FMC с кровопроводящей магистралью еще в 2010 году попала в реестр ФАС в связи с долей рынка более 35%.
Ситуацию усугубляет и сам принцип работы гемодиализного оборудования – производители выпускают запчасти и расходные материалы, подходящие только для своего бренда. Некоторые провайдеры пытаются диверсифицировать закупки, составляя аппаратный парк из оборудования разных производителей, но эти попытки не приносят желаемый экономический эффект, а потому крайне редки.
Составить серьезную конкуренцию иностранным компаниям российские производители пока не могут. Vademecum обнаружил в реестре зарегистрированных Росздравнадзором медизделий лишь несколько продуктов отечественного происхождения – гемодиализный аппарат ОАО «Зеленоградский инновационно-технологический центр медицинской техники» и установку «Малахит» завода «Дизэт» (холдинг «Юнона»). Диализаторы – пока только низкопоточные – выпускает подмосковное «Русское диализаторное производство», системы водоподготовки – «НПК Медиана-Фильтр».
С концентратами дела обстоят заметно лучше, их выпускают сразу несколько компаний – НПО «Нефрон», завод «Дизэт», НПФ «Технахим», «Востоквит», «Медсинтез». Совокупная мощность предприятий оценивается в 6,5 млн упаковок концентратов в год. В августе 2018 года Минпромторг предлагал включить концентраты для гемодиализа в протекционистское правило «Третий лишний»: это как минимум должно означать, что на выпускающих эти продукты предприятиях внедрена система менеджмента качества, а адвалорная доля отечественных материалов, используемых в производстве, составляет не менее 50%. Однако вице-премьер Татьяна Голикова отправила заявку на доработку. В Минпромторге текущий статус документа прояснить не смогли.
«Крепкие связи с мейджорами на диализном рынке – традиционная практика, часто завершающаяся приобретением локального бизнеса крупным игроком»
На отечественных расходных материалах и оборудовании холдинга «Юнона» работают компании Diaverum – «Диасан», Уральская медицинская компания. В 2014 году «Юнона» вложилась в гемодиализные центры производственно-медицинской компании «Медэк», расположенные в Центральной России и Забайкалье.
Иностранцы, за редким исключением, разворачивать в России производство не торопятся. По мнению директора консалтинговой компании MDPro Алексея Ванина, у нескольких мейджоров, контролирующих гемодиализную индустрию, нет стимула к локализации в России: «Мы понимаем, что рынок узкий, в мире три-четыре компании-лидера, которые обеспечивают поставки по полному циклу: оборудование и вся расходка. Конкуренция в России не такая значительная, а локальных сильных игроков нет. В этом смысле локализовать финальную сборку томографа проще, чем организовать полный цикл выпуска диализаторов или магистралей. Вся их стоимость в том, из чего они собраны. В этих элементах, в материалах есть ноу-хау, которые почти наверняка не будут переносить в Россию».
FMC несколько лет вынашивает проект по локализации производства диализного оборудования: немецкая компания анонсировала намерение вложить 1,6 млрд рублей в строительство завода в ОЭЗ «Дубна», где планировалось ежегодно выпускать 1 тысячу аппаратов «искусственная почка» и порядка 5 млн диализаторов для них. Как сообщили в FMC, проект состоялся – сейчас на предприятии заканчивается монтаж оборудования, запуск намечен на 2019 год.
Тем временем в мире продолжают разрабатываться новые решения для борьбы с ХПН, призванные заменить традиционный диализ. Среди передовых разработок – несколько вариантов портативной «искусственной почки»: WAK (Wearable Artificial Kidney), ее усовершенствованная и автоматизированная версия AWAK и имплантируемая IAK. Прототипы носимых искусственных почек созданы на основе кремниевых нанофильтров, они закрепляются на поясе пациента, работают от аккумулятора и не нуждаются в подключении для очистки воды. Аналогичные изделия разрабатываются и в России – в частности, в 2017 году группа ученых из Московского института электронной техники представила портативный переносной диализный аппарат и даже провела его испытания в лабораторных условиях и на животных. Однако отечественная разработка пока не настолько автономна, как зарубежные, поскольку требует регулярной смены раствора для очистки крови.
Но пока до внедрения новых технологий, облегчающих жизнь гемодиализных пациентов, в рутинную практику очень далеко. «Мы постоянно с коллегами обсуждаем ближайшие перспективы: специалисты в России и за рубежом единогласно подтверждают, что бизнес будет продолжаться, даже снижение маржи не повлияет на компании-провайдеры, производящие аппаратуру и расходные материалы, – рассказывает Михаил Ямпольский. – Я уверен, что новые технологии в ЗПТ активно разрабатываются, но сегодня я не вижу предпосылок к тому, чтобы в ближайшие 15 лет традиционный диализный бизнес прекратил свое существование».