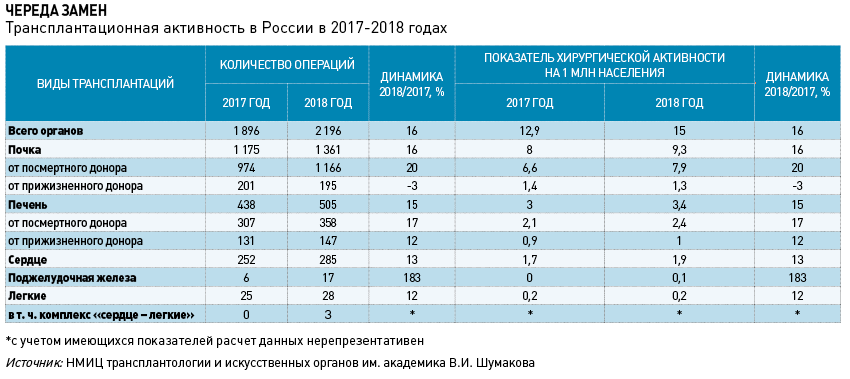
В 2018 году в России, по данным НМИЦ им. академика В.И. Шумакова, было проведено 2 196 операций по пересадке органов, что на 16% больше показателя 2017 года и в два с лишним раза перекрывает результат 2008-го. Несмотря на положительную динамику, мы более чем в четыре раза отстаем по количеству органных пересадок на 1 млн населения от стран – лидеров операционной активности. Vademecum, опираясь на статистические данные и мнение практиков, попытался понять, почему отечественная трансплантология плетется в хвосте мировой.
В НМИЦ трансплантологии и искусственных органов им. академика В.И. Шумакова Минздрава России (НМИЦ ТИО), предоставившем Vademecum актуальные данные, полагают, что рост количества трансплантаций на 16% (максимальный за последние пять лет) в 2018 году обусловлен развитием отдельных типов вмешательств. Например, рывок в 183% показали пересадки поджелудочной железы: если в 2017 году в России было проведено всего 6 таких операций, то в 2018-м – уже 17. На втором месте – с 20% роста год к году – трансплантация почки от посмертного донора.
С другой стороны, положительную динамику дает локальная операционная активность. «Есть отдельные регионы, которые заметно развиваются. Это и Ростовская область, в областной больнице которой очень хорошо налажена система трансплантации почки, печени и сердца, и Красноярский край, – отмечает директор НМИЦ ТИО Сергей Готье. – Можно привести уникальные примеры: в Якутии, где на огромной территории живут более 900 тысяч человек, был не только создан центр донорства, но и на месте проведена пересадка сердца. Но пока такие результаты связаны преимущественно с инициативой отдельных врачей и чиновников в регионах. Мы, как НМИЦ, постоянно помогаем регионам осваивать основные виды трансплантационных вмешательств. Только в 2018 году стартовали 10 новых региональных трансплантационных программ».
По общему количеству проведенных операций, естественно, лидирует НМИЦ ТИО, на долю которого приходится почти треть проводимых в России профильных вмешательств. Следующие позиции в ТОП3 по абсолютным показателям – за НИИ скорой помощи им. Н.В. Склифосовского (296 вмешательств) и МОНИКИ им. М.Ф. Владимирского (76 вмешательств). Самыми распространенными операциями в 2018 году стали трансплантация почки (1 361 операция), печени (505 операций) и сердца (285 операций). При этом 70% пересадок сердца пришлись на Шумаковский центр.
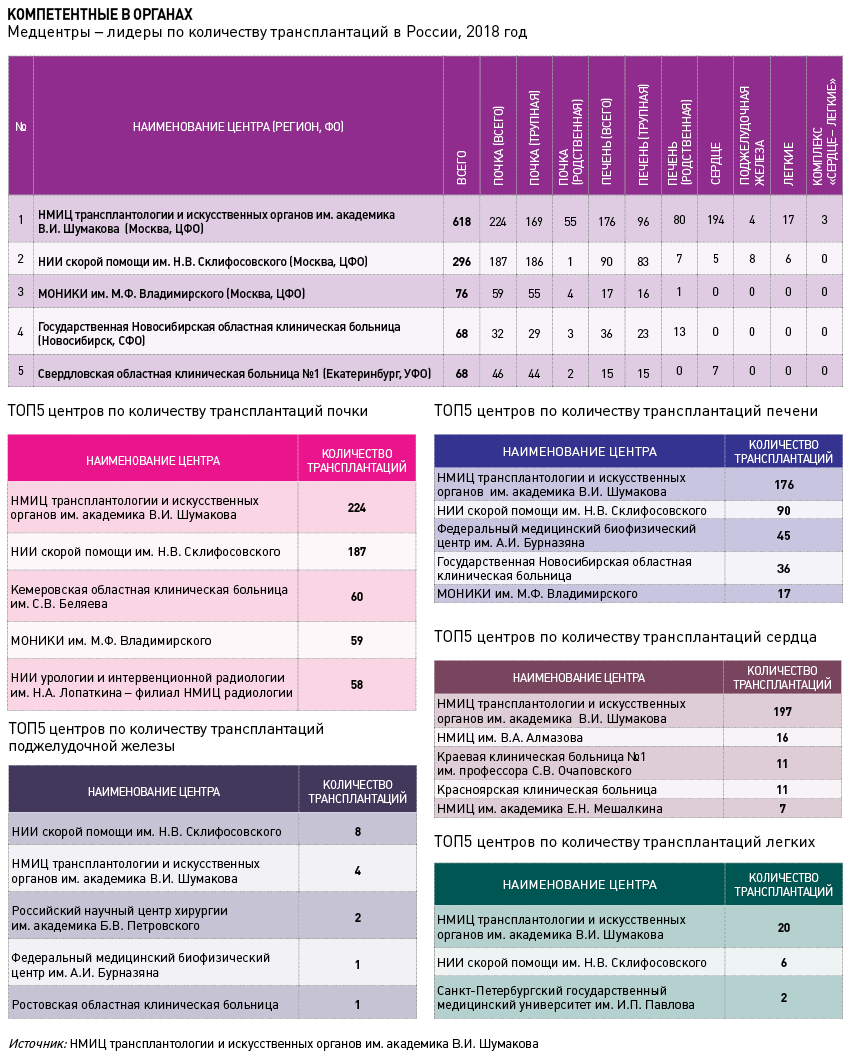
И все же, как показал мониторинг Vademecum, по количеству операций на 1 млн человек Россия катастрофически отстает от США и ряда европейских стран с развитой системой донорства и трансплантации. В 2018 году этот показатель составил 15 против 92 в США, 53 – в Великобритании и 104 – в Испании.
И хотя в Москве проводится 93 операции на 1 млн населения, гордиться тут особо нечем – доля дислоцированных в столице трансплантологических медцентров в общем объеме профильных вмешательств превышает 50%, да и большинство реципиентов вовсе не москвичи. «Более четверти пациентов, которые оперируются в нашем центре, приезжают из регионов, есть в Москве и другие учреждения, которые оперируют больных со всей России», – признает академик Готье.
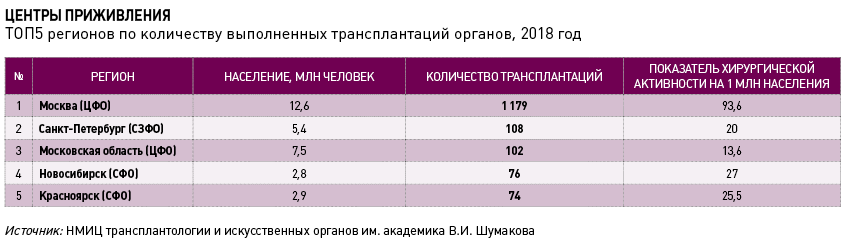
Кратное отставание от стран с лучшей трансплантологической практикой наблюдается и по такому показателю, как количество посмертных изъятий органов. В 2018 году этот индикатор в среднем по стране составлял 4,5 на 1 млн населения, в Москве – 16, тогда как в большинстве попавших в мониторинг Vademecum европейских стран оказался больше 20.
Основным фактором, тормозящим дальнейший рост профильных вмешательств, опрошенные Vademecum трансплантологи называют отсутствие единой функционирующей на территории всей страны системы забора органов. А построить современную и эффективную донорскую службу не позволяет в первую очередь устаревшая и крайне скудная правовая база.
Базовый для отрасли федеральный закон №4180-I «О трансплантации органов и (или) тканей человека» был принят еще в 1992 году. Документ утверждает презумпцию согласия – человек посмертно автоматически становится донором, если при жизни не выразил своего несогласия. Однако тот же регламент запрещает пересадку органов и тканей, если близкие родственники или законный представитель умершего заявили о несогласии на донорство его органов.
Есть в распоряжении клиницистов еще один тематический документ – приказ Минздрава №908н «О порядке установления диагноза смерти мозга человека» от 25 декабря 2014 года, вступивший в силу в 2016 году и добавивший к действующей с 2001 года инструкции о констатации смерти мозга взрослого донора положение относительно детей, что, по сути, сделало легитимным детское посмертное донорство. Но в практике таких прецедентов не было, детям в России, как, впрочем, и во многих странах мира, пересаживают органы взрослых доноров, как посмертных, так и живых родственных, отмечают опрошенные Vademecum трансплантологи.
Прибавили динамики развитию направления поправки в ст. 47 федерального закона №323 «Об охране здоровья граждан в РФ», принятые в 2015 году и обозначившие порядок учета донорских органов, систему их заготовки, работу с потенциальным донором в медучреждениях, а также финансирование этих мероприятий из федерального бюджета. «До принятия этих изменений больницы фактически не имели права работать с телом умершего, не имели соответствующих статей расходов, хотя это значительные затраты: необходимо поддерживать давление, иногда лить кровь и плазму, а это очень дорого. Больницы не имели таких полномочий, поэтому до 2015 года главные врачи были вынуждены брать ответственность за подобные действия на себя», – рассказывает Сергей Готье. С тех пор, по его словам, количество трансплантаций органов в России стало ежегодно увеличиваться примерно на 200 операций, начала функционировать общероссийская система учета донорских органов и тканей, самих доноров и реципиентов.
Следующий логичный этап строительства системы – создание регистра волеизъявлений граждан на согласие или несогласие с посмертным донорством и соответствующей информационной базы, содержащей сведения о донорах, реципиентах и так далее, – описывает разработанный Минздравом РФ законопроект «О донорстве органов человека и их трансплантации». Документ, дающий в том числе детализированное определение всех базовых для отрасли понятий (посмертный, прижизненный донор, актуальный донор, реальный донор и так далее), описание всех этапов забора донорских органов, прав доноров и другие значимые позиции, разрабатывался более пяти лет.
Министр Вероника Скворцова обещала, что проект будет внесен в Госдуму еще до конца 2018 года. Но, как сообщили Vademecum источники в Минздраве, документ до сих пор не прошел всех согласований: «Процедура очень сложная и длительная, пока проект не окажется в правительстве, заявлений по существу на эту тему не будет». Текст законопроекта размещен на сайте Минздрава, однако опрошенные Vademecum трансплантологи говорят, что в публичном доступе находится не самая актуальная редакция документа.
Президент НИИ скорой помощи им. Н.В. Склифосовского Могели Хубутия, участвовавший в разработке законопроекта, раскрыл некоторые важные, на его взгляд, детали, например, касающиеся весьма деликатной процедуры посмертного изъятия.
«Нужно будет обратиться к родственникам и с ними решить вопрос о заборе органа. Мы будем обязаны найти их и даже записать разговор. Бывают ведь разные ситуации, например, сначала человек может сказать: «Да, забирайте», а потом: «Я этого не говорил». В этом случае и позиция родственников будет защищена, и у нас будет документальное подтверждение согласия. Если не удается получить информированное согласие родственников или найти их, то спустя шесть часов после констатации смерти мозга можно будет забирать и пересаживать органы. Крайне важно успеть забрать органы в течение этого времени, поскольку потом они могут быть уже непригодными, если произойдет остановка сердца», – объясняет академик Хубутия.
Впрочем, по его мнению, одного закона для серьезного прорыва в трансплантологии будет недостаточно: «Тут должна проводиться популяризация донорства, в том числе со стороны церкви. В Испании в храмах на видных местах есть надписи примерно такого содержания: «Мы должны быть милосердны. И не берите с собой органы, они вам там не пригодятся».

Испания – глобальный лидер по количеству органных донаций, на долю этой страны приходится около 6,5% от всех трансплантаций в мире. Постоянно растущее число доноров и высокая операционная активность здесь обусловлены тремя факторами: на территории страны действует выверенная система учета и маршрутизации органов, государство пропагандирует и патронирует трансплантологические мероприятия, наконец, жертвовать органы призывает католическая церковь, обладающая в регионе существенным влиянием.
Многие зарубежные источники, объясняя заметный рывок в развитии донорства органов и трансплантологии в США и Европе, ссылаются на «эффект Николаса». Имеется в виду история гибели семилетнего Николаса Грина. Американская семья, путешествовавшая в 1994 году по Италии, была ограблена местными гангстерами, мальчик получил смертельное пулевое ранение. Родители Николаса решили, что их сын должен спасти несколько детских жизней, и дали свое согласие на изъятие органов. В книге «Эффект Николаса: дар ребенка миру» утверждается, что после этого трагического случая число добровольных доноров в Италии выросло втрое.
«В России сейчас люди не понимают значимости донорства, они напуганы, боятся пожизненного донорства, что их кто-то поймает на улице и разберет на органы. Так что, пока не будет масштабной государственной поддержки, донести до людей важность этой проблемы будет невозможно», – говорит Могели Хубутия. С коллегой солидарен Сергей Готье: «Помимо внятных законодательных норм необходимо воспитание идеологии – как у медицинского персонала, так и у населения. Донорские органы – это национальный ресурс, который должен не пропадать, а приносить пользу, сохранять человеческие жизни».