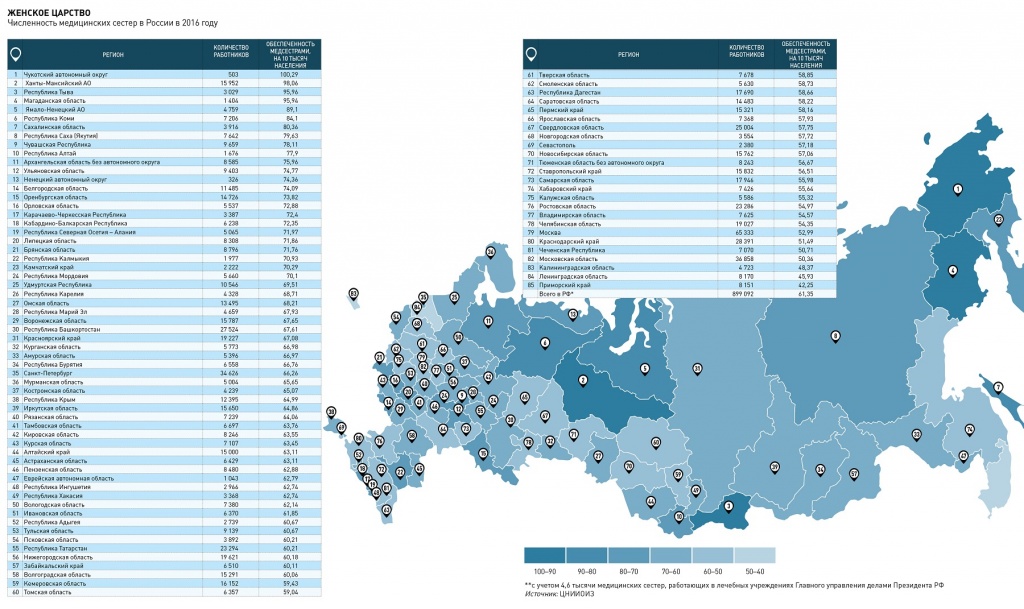
Особым вниманием государства медицинские сестры, как и средний медперсонал в целом, не избалованы. Высокие чиновники если и упоминают сестринскую службу, то редко говорят по существу. Исторически сложившаяся вспомогательная роль сестринского корпуса, численность которого в отечественной индустрии здравоохранения подбирается к 900 тысячам человек, определила остаточный принцип его финансирования и регулирования. Зафиксированные Vademecum результаты такой политики – спорящая с мировыми практиками клиническая несамостоятельность сестер, кадровый дефицит и зарплаты, не поддающиеся влиянию даже всемогущих майских указов.
О роли и месте медицинских сестер в системе отечественного здравоохранения Минздрав предметно высказывался очень давно – в утвержденной 9 января 2001 года приказом №4 «Отраслевой программе развития сестринского дела». Авторы документа сетовали, что состояние здоровья населения снизилось, спрос на медуслуги растет, а материальных и финансовых ресурсов в системе больше не становится, следовательно, пора искать способы повышения производительности, а сестринский корпус для этих целей подходит как нельзя лучше. «Это важнейшая составная часть системы здравоохранения, располагающая значительными кадровыми ресурсами и реальными потенциальными возможностями для удовлетворения потребностей населения в доступной и приемлемой медицинской помощи», – говорилось в документе.
Так как в советское время сестринской службе не уделялось должного внимания, продолжали авторы программы, ее потенциал заметно снизился – из профессии ушли квалифицированные специалисты, обозначилась нехватка кадров, снизилось качество оказания медпомощи в целом. Среди включенных в программу общеотраслевых целей вроде развития первичного звена, сокращения койко-дня и прочего была упомянута и конкретная задача – воспитание медицинской сестры «новой формации», способной к принятию решений и обладающей в пределах своей компетенции самостоятельностью. Что из этого получилось?
ПРЕВЫШЕ СРЕДНЕГО
Ключевым этапом перестроения службы вполне логично была названа реформа системы образования сестер. Этим, собственно, началась и, по сути, закончилась модернизация специальности. Переломным представители отрасли называют 1992 год, когда в подмосковном Голицыно состоялся российско-американский семинар «Новые сестры для новой России». «Участие в этом семинаре перевернуло наше мировоззрение, – вспоминала в 2007 году в интервью журналу «Кто есть кто в медицине» замдиректора по научно-методической работе Омского медицинского колледжа Татьяна Кузнецова. – Мы увидели абсолютно новую модель сестринского дела, и вся последующая работа была направлена на то, чтобы воплотить ее в жизнь». С тем же семинаром связано рождение первого профсообщества – Ассоциации медицинских сестер России (в то время Российская ассоциация медицинских сестер, РАМС). Что тогда было в активе у отраслевых лоббистов, кроме ситуативной, как позже выяснилось, заинтересованности Минздрава?
В наследство от советского периода отрасли осталась сеть медучилищ, выпускающих персонал 13 специальностей, в том числе фельдшеров, медицинских сестер, акушеров, зубных техников и так далее. К началу 80-х в РСФСР работали 359 училищ, в которых в общей сложности обучались 238,5 тысячи студентов. В 1991 году к системе образования среднего медперсонала добавились колледжи и вузы. В 1995-м из ПМГМУ им. И.М. Сеченова и СамГМУ были выпущены первые специалисты с высшим сестринским образованием.
Как позже рассказывала основатель и декан факультета высшего сестринского образования ПМГМУ Галина Перфильева, обучение проходило исключительно в очной форме, а ежегодный прием был лимитирован 50 абитуриентами – выпускниками медколледжей. Образовательные программы преподаватели составляли самостоятельно, опираясь на личный опыт и зарубежные академические источники. Выпускник получал квалификацию «организация сестринского дела» и мог претендовать на руководящие должности – от старшей и главной медицинской сестры до директора хосписа. Утвердил новый статус профессии приказ Минздрава №249 от 19 августа 1997 года «О номенклатуре специальностей среднего медицинского и фармацевтического персонала», расширивший перечень до 26 позиций, включая «организацию сестринского дела».
Сегмент среднеспециального образования тоже подвергся перестройке. К 2000-му количество колледжей и училищ выросло до 450 учреждений. Большинство из них осуществляло в течение двух лет и 10 месяцев базовую подготовку выпускников по 10 специальностям. Но и в этом корпусе выделялись 107 передовых колледжей, обучавших студентов на год дольше и выпускавших кадры с «повышенным уровнем квалификации», например, для диспансеров и стационаров. Организаторов сестринского дела готовили уже не два, а 34 вуза.
Однако реформаторы очень скоро столкнулись с серьезным препятствием – саботажем действующих управленцев, не желающих уступать свои места новичкам. «Более 20 факультетов образовательных учреждений высшего медицинского образования страны осуществляют подготовку менеджеров – руководителей сестринского персонала, однако в настоящее время остается нерешенной проблема с их трудоустройством», – сетовали авторы вышеупомянутой отраслевой госпрограммы: управленческие позиции в сестринской службе занимали сотрудники, не имеющие профильного образования, но проявившие «определенные организаторские способности».
«Эти специалисты нуждаются в дополнительной подготовке в медицинских образовательных учреждениях по специальности «сестринское дело», – настаивали в Минздраве. Обязательное квалификационное требование к главным и старшим медсестрам было интересно и вузам – высшее образование, в отличие от среднего, было по преимуществу платным, с минимальным числом бюджетных мест.
Резко обострившийся интерес к факультетам высшего сестринского образования в итоге сошел на нет – в реальности наличие «корочки» вовсе не гарантировало медсестрам, потратившимся на обучение, карьерный рост. Количество профильных вузовских факультетов в итоге сократилось до 24. В 2015 году, то есть заметно позже старта и фактического провала реформы, главный специалист Минздрава по сестринскому делу Сергей Двойников признал, что программа высшего образования, по идее, предназначалась для повышения квалификации действующих управленцев, и необходимости в ее широком тиражировании не было. В 2016 году, по данным Росстата, в стране работали 14,3 тысячи организаторов сестринского дела, то есть 1,6% от общего числа медсестер.
БОЛОНСКИЙ ПЛАЩ
Присоединение России в 2011 году к Болонской декларации о транснациональных образовательных стандартах окончательно обнулило эффект реформы – на смену специалитету пришел бакалавриат. Система обучения медсестер получила новую конфигурацию. Первая ступень – медицинский колледж, куда можно поступить после девятого класса, далее – бакалавриат в вузах, принимающих как выпускников колледжей, так и вчерашних школьников, а затем – магистратура (действующая сегодня лишь в нескольких вузах) по программе «Общественное здоровье и здравоохранение. Управление сестринской деятельностью». При этом выпускникам зачастую для трудоустройства требуется документ о получении узкой специализации. И большинство подобных курсов – платные: например, программа профпереподготовки по сестринскому делу в педиатрии, рассчитанная на 144–216 часов, обойдется в среднем в 20 тысяч рублей. Cпециализаций множество, что обеспечивает образовательным организациям неиссякаемый источник дохода.

Впрочем, ни инициативные, ни вынужденные трансформации образовательных программ не решили концептуальной отраслевой проблемы – несоответствия содержания обучения и полученных выпускником компетенций реальным практическим задачам. В учебниках по профильным дисциплинам много внимания уделяется так называемому сестринскому процессу – это международный термин, обозначающий право медсестры на самостоятельные решения в лечебном процессе, конечно, в пределах своих полномочий. Есть и такое понятие, как «сестринский диагноз», то есть состояние здоровья пациента, требующее вмешательства сестры: она определяет не заболевание, а реакцию организма на него, и находит решение. К таким реакциям относятся, например, болевой синдром, гипертермия, социальная самоизоляция и так далее.
Но это все в теории. На нормативном уровне в России никакого сестринского диагноза не существует, а функционал медсестер определяется должностными инструкциями и внутренними регламентами учреждений. «У нас медсестрой командуют все. По идее, она должна подчиняться одному-двум людям, но на деле получается, что рядовая медсестра подчиняется и старшей, и главной сестрам, и врачу, и заведующему, а это уже четверо, – рассуждает главная медицинская сестра омской клиники «Евромед» Надежда Коваленко. – Конечно, сейчас все опинион-лидеры говорят о том, что нужно равняться на Запад, медсестра должна принимать решения, но пока это трудно реализовать – нет условий, да и сами медсестры зачастую к этому не готовы».
Заместитель главного врача по работе с сестринским персоналом ФНКЦ ФМБА Ольга Матюхина говорит, что медсестры имеют право на самостоятельность уже потому, что проводят с пациентом больше времени и знают о его состоянии лучше, чем врач: «Мы ждем от медсестры клинического мышления и самоидентификации как полноправного партнера врача, однако наше законодательство таково, что медсестра – это просто помощник врача. При этом медсестра может правильно выстроить уход за пациентом, подсказать врачу, что нужно конкретному человеку в данный момент, возможно, предложить начальные варианты лечения, собрав анамнез, не подменяя, конечно, собой врача».
Статус помощника обусловливает и оценку вклада медсестер в лечебный процесс, и, соответственно, уровень оплаты их труда. Образовательная реформа разрушить эти стереотипы и прямые зависимости, конечно, не могла, служба нуждалась в системных преобразованиях. Майские указы 2012 года ярко иллюстрируют существующие в отрасли диспропорции: целевой показатель доходов среднего медперсонала – не менее 100% от средней зарплаты по региону – был установлен на одном уровне с младшим медперсоналом. Правда, и в этом виде президентская инициатива оказалась неисполнимой – финансирование медучреждений не выросло, поэтому в регионах изобретались разные способы манипуляции фондом оплаты труда и штатом, и по факту заработок медсестер, как, впрочем, и врачей, оставался прежним.
Маневры со штатным расписанием и, самое главное, специальный транш из федерального бюджета позволили региональным и федеральным чиновникам к началу 2018 года отчитаться об исполнении майских указов в отношении врачей, но не среднего медперсонала. Как установил Профсоюз работников здравоохранения (ПРЗ), за 2017-й и первый квартал 2018 года в целом по стране отношение их зарплат к усредненному трудовому доходу россиянина, несмотря на все ухищрения, едва дотянуло до 87,5%, притом что в 29 регионах битва за контрольные показатели была проиграна вчистую.
Тем не менее целевые бюджетные вливания позволили медсестрам некоторых медучреждений ощутить в начале 2018 года резкое увеличение зарплаты, их месячный доход тогда варьировался в разных случаях и регионах от 21 тысячи до 72,5 тысячи рублей (в 2017-м та же «вилка» выглядела скромнее – от 17,5 тысячи до 61,4 тысячи рублей). В ПРЗ утверждают, что федеральные деньги пошли не на увеличение должностного оклада, то есть гарантированной части зарплаты, а на стимулирующие выплаты, которые «устанавливались без учета показателей и критериев, являющихся основой эффективного контракта».
КВИТКАМИ МЕРЯЮТСЯ
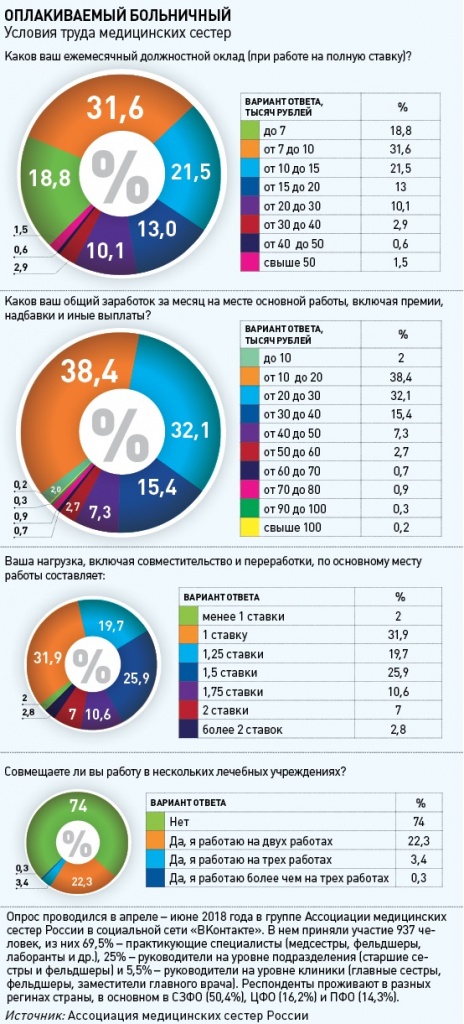
Даже на фоне официального, декларируемого Росстатом, усредненного уровня доходов россиян реальный заработок медсестер, фельдшеров и акушерок смотрится крайне удручающе. Из результатов опроса Ассоциации медицинских сестер России следует, что у трети респондентов должностной оклад при работе на полную ставку составляет 7–10 тысяч рублей, а у почти 19% – ниже 7 тысяч. Общий заработок (включая премии, надбавки и другие выплаты) у 38,4% участников опроса оказался на уровне 10–20 тысяч рублей, еще у 32,1% – в диапазоне 20–30 тысяч рублей.
Выразительные штрихи к социальному портрету представителей профессии аккумулированы в сообществе «Медсестра!» в соцсети «ВКонтакте». Участники группы, объединяющей более 93 тысяч пользователей, в течение последних трех лет выкладывают фото своих зарплатных квитков. Вот парный пример зарплатного дисбаланса в отрасли. Палатная медсестра в Тверской области при окладе 5,9 тысячи рублей, работая в ночную смену, получает 13 тысяч. В Москве медсестра неврологического отделения, имея оклад на уровне 15 тысяч рублей, может, с учетом квартальной премии в 7,6 тысячи, заработать до 40 тысяч рублей в месяц. «У вас еще и премии бывают квартальные! Мы о таком даже не мечтаем, всего в 100 км от вас. Оклад 9 750 рублей плюс 30% за стаж. И все. Ни рублем больше. Подмосковье. Взрослая поликлиника, медсестра узкого специалиста», – отреагировала на пост о зарплате московской коллеги участница группы Ирина Бахаева.
Единого подхода к определению структуры выплат в отрасли не выработано, подтверждают представители ПРЗ: «Правительством до настоящего времени не реализована норма указа №597 [от 7 мая 2012 года. – Vademecum] об утверждении базовых окладов по профессиональным квалификационным группам работников, которые должны стать основой для формирования эффективных государственных гарантий по оплате труда и отраслевых систем оплаты труда».
Непрозрачность расчетов при начислении зарплаты медсестрам стала причиной случившейся в конце мая забастовки сотрудников Шадринской городской больницы скорой помощи (БСМП) в Курганской области. Выяснилось, что медикам руководство не выдает трудовые договоры, поэтому они не понимают, как производятся начисления. Зарплата у медсестер, акушерок и фельдшеров в этой больнице – 14–16 тысяч рублей – оказалась ниже, чем у младшего медперсонала и меньше средней по региону (21 тысяча). Администрация больницы объяснила уровень дохода медсестер «невыполнением плана». «А какой план? Нам раньше говорили – 65 родов, чем больше родов, тем выше зарплата. А сейчас, что мы 80 нарожаем, что 50–60», – возмущалась одна из сотрудниц БСМП в эфире местного телеканала «Область 45».
Инициативная группа забастовщиков добилась встречи с областными чиновниками. Первый заместитель директора Депздрава Ирина Макарова в ответ на претензии медиков заявила, что в 2017 году БСМП проверял фонд ОМС и нарушений в части начисления зарплат, равно как и Депздрав, не нашел. «Дано поручение главному врачу в ближайшее время привести в порядок все трудовые договоры, дополнительные соглашения к ним, ознакомить сотрудников с коллективным договором, еще раз проанализировать вместе с нашей юридической и финансовой службой все вопросы», – заверила Макарова протестующих. Одна из медицинских сестер БСМП на условиях анонимности подтвердила Vademecum, что 5-6 июня в больницу действительно приезжали представители трудовой комиссии и профсоюза, после чего медперсоналу выдали трудовые соглашения и вновь попытались урезонить: «Говорят, что зарплата начисляется правильно, ссылаются на приказы правительства Курганской области и Департамента здравоохранения. Ставку нам поднять не могут – бюджет области не позволяет».
Шадринские фельдшеры в диалоге с чиновниками Курганского депздрава коснулись еще одной серьезной проблемы – переработки среднего медперсонала. Им сейчас, чтобы получить хотя бы 23–25 тысяч рублей, приходится либо трудиться на две ставки, либо искать другую подработку. Собеседница Vademecum добавила, что по допсоглашению к трудовому договору от 1 января 2018 года совместительство медсестрам в Шадринской БСМП разрешается в объеме, не превышающем 19,3 часа в неделю: «То есть перерабатывать мы не должны, а если будем, то переработку нам не оплатят. На самом деле кадровая ситуация заставляет работать сутки через двое, то есть в среднем мы все работаем на 1,5 ставки. Хотя майские указы предполагали, что сотрудник должен работать на одну ставку и получать нормальные деньги».
Результаты проведенного Ассоциацией медсестер России опроса, показавшего, что 25,9% респондентов работают на 1,5 ставки, подтверждают свидетельства многочисленных собеседников Vademecum: нагрузку в 1,25 ставки медсестры считают нормальной.
«Мне известны случаи, когда старшая медсестра дежурит по 8–10 суток в месяц. Конечно, это влияет на заработок, но каково качество такой работы? Например, в приемном отделении, где оказывается неотложная помощь, нужен думающий, эффективный работник, что при такой загрузке невозможно. Сейчас я работаю в частной клинике, и здесь переработки ограничены», – говорит Надежда Коваленко из «Евромеда».
Брать на себя дополнительную нагрузку медсестер вынуждают не только низкие оклады, но и банальная нехватка среднего медперсонала. В России на одну медсестру приходится в среднем 25 пациентов, а то и больше. Это в пять раз превышает нормативы ВОЗ. Да и национальные регламенты предполагают вполне адекватную нагрузку на персонал. Например, в Порядке оказания медпомощи по профилю «хирургия» говорится, что на 15 коек круглосуточного стационара требуется 4,75 палатной медсестры, то есть получается примерно три пациента на одного специалиста. Но эта формула работает при условии полной комплектации штата, что, конечно, встречается далеко не везде.
Кликните на инфографику, чтобы увеличить ее
Сегодня кадровый дефицит среднего медперсонала, по оценкам Минздрава, превышает 50 тысяч человек.За 2017-й и начало 2018 года этот показатель сократился на 11 тысяч – за счет стационаров, сообщила в конце мая замминистра здравоохранения Татьяна Яковлева, но деталей не сообщила.
ХРОНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Частично решить кадровую проблему позволило бы появление в штате медучреждений позиции клинической медицинской сестры. Этот по определению «универсальный солдат» ориентирован на работу в терапевтическом и хирургическом стационарах и способен выполнять функции трех медсестер – палатной, процедурной и перевязочной. По оценкам главного специалиста Минздрава по сестринскому делу Сергея Двойникова, такой подход позволяет нагружать одну медсестру в терапии (кроме неврологии) не более чем 12–15 пациентами, в хирургическом стационаре – не более чем 6–8 больными. Однако подобную практику функционального совмещения решились применить единицы медучреждений – первыми модель освоили сотрудники Федерального центра сердечно-сосудистой хирургии Астрахани, а вслед за ними – некоторые больницы Казани, Самары, Улан-Удэ, Читы.
В астраханском ФЦССХ, по словам главной медицинской сестры Наталии Екимовой, быстро поняли, что традиционные методы сестринского ухода невыгодны клинике – ни с экономической, ни с практической точки зрения. «Нужно было сократить число пациентов, приходящихся на одну медсестру, тогда мы пересмотрели функциональные обязанности процедурных и перевязочных медсестер, превратив их в клинических. За прием и госпитализацию стали отвечать отдельные сотрудники – специальные координаторы, – рассказывает Екимова. – Уже через год мы почувствовали эффект – сестры смогли нормально вести своих пациентов, начали снижаться показатели смертности, сократилось количество койко-дней». Если раньше на одну медсестру в ФЦССХ приходилось 25 пациентов, то теперь, свидетельствует Екимова, 8–10 больных, и такой подход оптимален для всех стационаров.
Однако и эту новацию в отрасли готовы принять не все. «Я считаю, что сестра должна быть асом в конкретном направлении, знать и делать все она не может», – считает главная медсестра московской поликлиники №22 Валентина Зарубина, выполнявшая когда-то в одной из клиник роль «универсального солдата» как раз из-за кадровых проблем.
Тиражирование практики останавливает и низкий уровень подготовки медперсонала – выпускников модернизированной образовательной системы по-прежнему доучивают работодатели, тратя на это в среднем год. «Палатная медсестра, очевидно, по своему функционалу отличается от процедурной. Однако выпускники колледжей приходят с сертификатом «Сестринское дело» и никакими специальными знаниями не обладают, так что их приходится обучать на месте», – подтверждает Ольга Матюхина из ФНКЦ ФМБА.
Но, похоже, на уровне Минздрава вопрос о масштабировании опыта астраханского ФЦССХ считается практически решенным. По словам Двойникова, обновленная и готовая к утверждению уже в нынешнем году номенклатура средних медицинских специальностей предусматривает должность «медицинская сестра клиническая».
Еще один важнейший для отрасли документ – профессиональный стандарт – вот-вот обещает выйти из-под пера регулятора, хоть и пишется аж с 2007 года. Этот регламент, по словам главы Ассоциации медицинских сестер России Валентины Саркисовой, создавался, что называется, на вырост – стандартом описаны расширенные полномочия и новый статус специалистов. «Но все оказалось не так просто. У Минтруда есть макет, по которому пишутся все стандарты и под который пришлось корректировать наш проект. Но главная проблема в том, что все регламентирующие деятельность среднего медперсонала ведомственные приказы устарели, а если в этих нормативах той или иной функции нет, значит, новый стандарт не будет утвержден», – сокрушается Саркисова.
Но даже такая версия профстандарта лучше, чем никакая. Во-первых, в этом документе пусть обобщенно, но более или менее внятно прописаны функции среднего медперсонала разных специальностей, требования к образованию и практическим навыкам. А самое главное – обозначен уровень квалификации, напрямую (вкупе с объемом, сложностью и качеством работы) влияющий на размер заработной платы бюджетника. Проще говоря, чем выше квалификационный уровень, тем больше должна быть зарплата.
Как следует из проекта профстандартов для среднего медперсонала, сестрам, акушеркам и фельдшерам присвоен пятый квалификационный уровень. Конечно, отдельные положения профстандарта вызывают нарекания практиков. Например, позиция фельдшера соответствует не пятому, а как минимум шестому уровню, поскольку этот специалист имеет полномочия по проведению диагностики и назначению лечения, говорит Олег Устюжанинов, фельдшер Ленинградской ОКБ: «Конечно, с такой интерпретацией моей специальности я категорически не согласен. Уровень профессиональной подготовки и, самое главное, ответственности у фельдшеров гораздо выше, чем у других средних медработников. На скорой помощи и на селе за жизнь и здоровье пациента отвечает именно фельдшер». Исполнительный директор Ассоциации медсестер России Валерий Самойленко сообщил Vademecum, что в последней редакции стандартов шестой уровень квалификации по настоянию профсообщества восстановлен.
Однако регламент все еще не утвержден. Проектный статус документа тем более странен, что 18 июня у выпускников медицинских колледжей началась первичная аккредитация, проводить которую без профстандарта невозможно. В Минтруде Vademecum сообщили, что проекты профстандартов в настоящее время «находятся на внутриведомственном согласовании» в Минздраве, где тематический запрос редакции оставили без ответа.